Osteoporosis y su tratamiento en fisioterapia
Hoy te contamos todo lo que necesitas saber sobre la Osteoporosis y su tratamiento en fisioterapia desde la Clínica de Fisioterapia Carmen Alonso.
Son muchas las enfermedades que pueden afectar a los huesos y así mismo a su funcionamiento básico, por lo que resulta importante conocer cuales son todos aquellos hábitos que se pueden incorporar a la vida diaria para evitar esas lesiones. Por ejemplo, en el caso de la osteoporosis, esta es una enfermedad metabólica que puede presentarse en cualquier individuo pero con mayor predominancia en el sexo femenino y en los adultos mayores. Entonces, debido a su incidencia en la población y a sus complicaciones, en el siguiente artículo podrás obtener información sobre todos aquellos temas que tienen relación con la patología.
¿Qué es la osteoporosis?
La osteoporosis es una patología que afecta de forma directa al sistema óseo al ocasionar un desbalance en el proceso natural de la remodelación del tejido que compone a los huesos. Esta enfermedad se manifiesta a nivel de las células óseas como una pérdida de la densidad mineral y además con un desorden en la estructura interna que no es considerada típica a nivel microscópico. Lo cual incrementa de forma preocupante el riesgo de caídas y fracturas.

En cuanto a su clasificación, esta divide a los tipos de acuerdo al sexo en el que aparece y a la causa, por lo que podemos encontrar tres clases de osteoporosis primaria y cinco clases cuando es secundaria, es decir cuando es consecuencia de otra enfermedad o por factores de riesgo asociados.
«Es una enfermedad metabólica que se caracteriza por pérdida de la densidad ósea y por presentar mayor riesgo de fracturas»
¿Quién descubrió la osteoporosis?
Con el pasar de los años se han llevado a cabo una serie de investigaciones en torno a este tipo de patología ya que ha ido en aumento en la población, sin embargo no fue sino en el año 1994 que un grupo de personas de nacionalidad Australiana realizó un descubrimiento relevante, durante el cual se dieron cuenta que un gen es el responsable de que se reproduzca la enfermedad y la alteración en el metabolismo del calcio, debido a que este afecta de forma directa a la vitamina D y a su funcionamiento con respecto a la absorción del calcio.
¿Qué órganos son los más afectados por la osteoporosis?
Apesar de que la estructura del hueso es la que resulta más afectada cuando se presenta la disminución en la densidad ósea, también resultan alterados otras estructuras del cuerpo, ya que se afectan como consecuencia de la pérdida de la función normal del sistema óseo. Destacando entre ellos los músculos y su capacidad de contracción debido a un mecanismo de protección de los mismos.
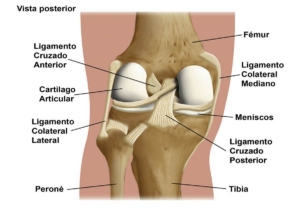
Referente a los huesos que más se pueden ver afectados en las personas, se encuentran las vértebras del raquis como principales entes alterados y además como los que presentan mayores complicaciones.
¿Cómo se desarrolla la osteoporosis?
Aunque la osteoporosis puede ser producto de la edad, factores asociados o simplemente como una manifestación de otras enfermedades que afectan al metabolismo del calcio, todas se caracterizan porque se desarrollan de forma similar en la estructura del hueso, por lo que su fisiopatología conlleva los siguientes pasos:
- La remodelación de los huesos es producto de las células óseas, es decir de los osteoclastos, osteoblastos y osteocitos. Pero cuando estas no realizan su labor correspondiente generan distintas alteraciones metabólicas.
- El proceso anterior depende de manera exclusiva de la vitamina D, por lo tanto la falta de esto genera que la regeneración fisiológica no se lleve a cabo con la misma velocidad ni con la misma calidad.
- Entonces, cuando el metabolismo del calcio se interrumpe la sustitución del hueso viejo por el nuevo no se realiza, lo que genera una desorganización en la estructura interna con consecuente pérdida de la densidad mineral.

¿Qué síntomas tiene la osteoporosis?
Al principio cuando ha comenzado a instaurarse el proceso patológico no es tan común encontrar signos, sin embargo cuando ya la enfermedad ha avanzado si podemos encontrar una variedad de síntomas que dependerán del hueso afectado, ya que no todos trabajan en las mismas actividades de la vida diaria. Por lo que sus síntomas incluyen los siguientes:
- Dolor muscular.
- Pérdida de masa muscular y de densidad ósea.
- Fragilidad ósea.
- Fracturas recurrentes, con especial relevancia en las vértebras y en el hueso fémur.
- Inestabilidad.
- Alteraciones en la postura.
- Presencia de problemas en la columna vertebral cuando la pérdida de la densidad ósea se encuentra allí.
- Dolor crónico.
- Deformidades.
Tratamiento de la osteoporosis en fisioterapia
La salud es definido como un estado óptimo tanto físico como mental que presentan las personas, por lo que cualquier alteración del organismo puede desencadenar una serie de mecanismos que la afectan, y en el caso de la osteoporosis esta es una enfermedad que obliga a los pacientes a incorporar cambios en su vida para así evitar el riesgo de lesiones. Por lo que la fisioterapia se convierte en una especialidad necesaria para evitar la aparición de complicaciones.
En cuanto a las técnicas usadas por los fisioterapeutas para este tipo de tratamiento, estas pueden ser muy variadas porque dependen del paciente y sus manifestaciones clínicas, sin embargo las que tienen en común son las siguientes:
- Prescripción de ejercicio terapéutico como un estilo de vida saludable.
- Actividades para trabajar la marcha.
- Ejercicios enfocados en la coordinación y equilibrio para disminuir el riesgo de caídas.
- Aplicación de compresas calientes en casos de tensión y dolor muscular.
- Estiramientos para incrementar la flexibilidad.
- Reeducación postural.
- Ejercicios de relajación y de trabajo de la respiración.
- Se aconseja tomar sol.
- Automasajes en casos de dolor.
- Ejercicios de fortalecimiento de los músculos de brazos, piernas y columna.
- Ejercicios para fortalecer el suelo pélvico y los abdominales.
- En caso de deformidades también se pueden utilizar órtesis.

La pérdida de masa ósea y la alteración en el calcio pueden desencadenar debilidad en los tejidos adyacentes y aumento del riesgo de otros problemas en la salud en general, por lo que es importante que las personas aprendan a mantenerse activos y realizando ejercicio físico de forma constante. Es debido a lo anterior que en nuestra Clínica de Fisioterapia Carmen Alonso, en Alpedrete, te podemos ayudar.